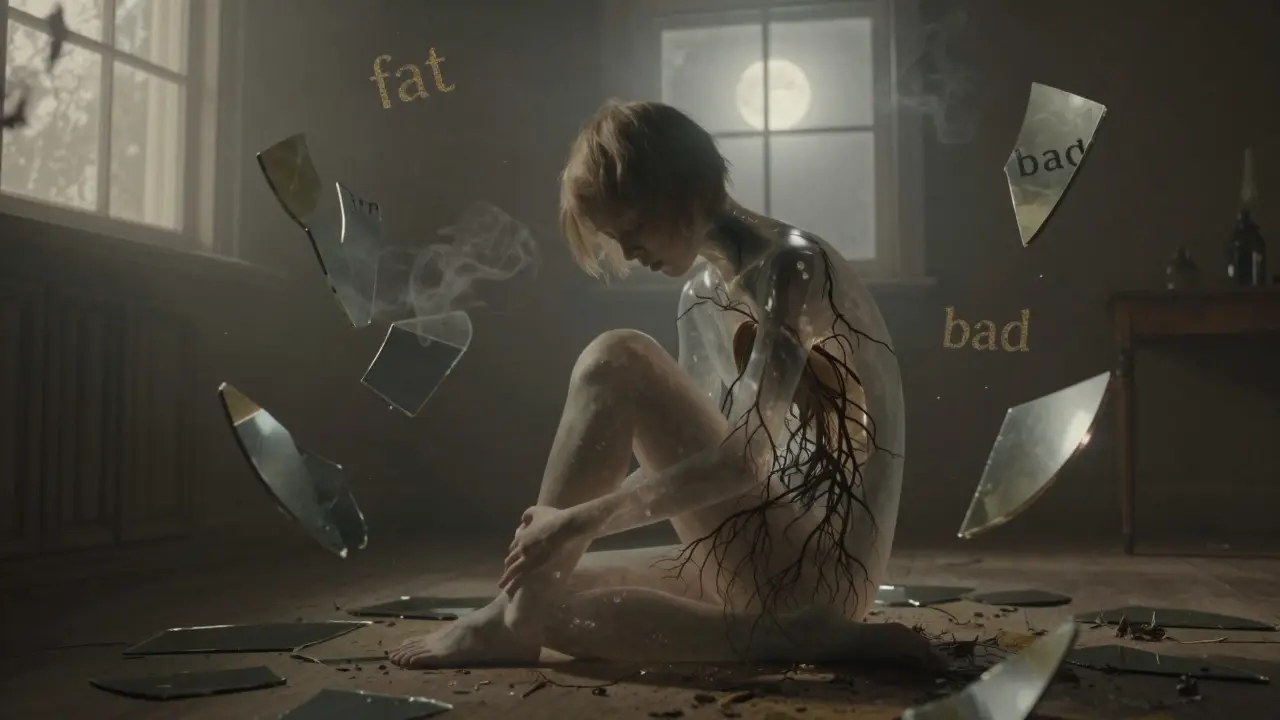Poruchy příjmu potravy nejsou jen o jídle. Nejde o to, že někdo příliš jí nebo příliš nejí. Jde o to, že tělo hovoří tím, co se dělo v dětství, co se nikdy neřeklo, co se nikdy nezpracovalo. Když člověk nemůže jíst, nebo když se snaží jíst a pak to vymačkne, nebo když se neustále počítají kalorie - často to není chování. Je to přežití.
Co skutečně spouští poruchu příjmu potravy?
Nejčastější odpověď, kterou slyšíte, je: „To je kvůli médii, kvůli ideálu štíhlé postavy.“ To je pravda jen částečně. Studie z Karolinska Institutet z roku 2014 ukazují, že až 50 % lidí s poruchou příjmu potravy má v historii zážitek z dětského zneužití - sexuálního, fyzického nebo emocionálního. V České republice podle dat z Psychiatrie LF UK z roku 2020 je riziko vývoje bulimie nervosa u traumatisovaných lidí téměř čtyřikrát vyšší než u těch, kteří nezažili zneužití.
Porucha příjmu potravy se nevyvine z ničeho. Je to výsledek kombinace faktorů: genetická predispozice (20-50 % dědičnosti), neurochemické nerovnováhy (nízký serotonin, dopamin), perfekcionismus, nízké sebehodnocení a tlak společnosti. Ale bez traumatu by se tato porucha u mnoha lidí ani neobjevila. Trauma je ten klíčový zápalný mechanismus, který přemění zranitelnost na přežití.
Co se děje v těle? Stres z trauma zvyšuje úroveň kortizolu, což způsobuje chronický zánět, porušuje imunitu, ruší spánek a zhoršuje náladu. Výsledek? Pacienti se cítí nebezpečně, nejistě, nekontrolovatelně. A jídlo - nebo jeho omezení - se stává jedinou věcí, kterou ještě mohou ovládat. 87 % lidí s poruchou příjmu potravy má neustálé myšlenky na jídlo. 92 % je iritabilní. 85 % nemůže spát. To není volba. To je přežití.
Proč standardní terapie často selhávají?
Kognitivně-behaviorální terapie (KBT) je nejčastěji používaná metoda. Zaměřuje se na změnu chování: přestat se zvracet, přestat přejídat, navrátit se na pravidelné jídlo. A to je důležité. Ale pokud neřešíte, proč se to vůbec děje - selháváte.
Studie z WikiSkripta (2023) ukazují, že až 50 % lidí zažije relaps během prvního roku po terapii. Proč? Protože se nezpracovalo jádro. Když pacient přestane zvracet, ale stále se cítí hanebně, když se podívá do zrcadla, když si pamatuje, jak ho někdo dotýkal, když mu říkali „tlustá“ nebo „špatná“ - jídlo zůstává jeho jediným jazykem.
Psychodynamická psychoterapie, která se zaměřuje na nevědomé motivační systémy, může pomoci. Ale jen pokud terapeut ví, jak pracovat s traumatem. Některé případy z LF UK (2023) ukazují, že když terapeut neví, jak reagovat na náhlé vzpomínky na zneužití, může terapie pacienta ještě více zranit. „Můj terapeut mi řekl, abych se „přizpůsobila“ vzpomínkám,“ sdílí 27letá Markéta na Facebooku. „Ale když jsem se začala vracet do dětství, nebylo tam žádné bezpečí. Byla jsem zase sama.“
EMDR: Když slova nestačí
EMDR (Eye Movement Desensitization and Reprocessing) je metoda vyvinutá Francine Shapiro v roce 1987 pro léčbu PTSD. Ale dnes se ukazuje jako jedna z nejúčinnějších pro poruchy příjmu potravy spojené s trauma.
Co to dělá? Místo toho, aby se pacient měl snažit říct, co se stalo, jeho mozek přesunuje traumata z oblasti emocionálního stresu do oblasti běžných vzpomínek. Tělo se uvolňuje. Zmizí ten hlas v hlavě, který říká: „Jsi odporná.“ Zmizí ten strach, že když sníš, ztratíš kontrolu.
Podle Českého institutu pro psychotraumatologii a EMDR z.s. (2024) má EMDR úspěšnost 70-80 % u lidí s traumatem a PPP - o 25 % více než KBT. Průměrně to trvá 12-15 sezení. A to je klíčové. Většina lidí už nečeká pět let na změnu.
„Po 15 letech bulimie mi EMDR pomohl za 10 měsíců,“ říká 68letá „Anonymka23“ na fóru PoruchyPrijmu.cz. „KBT mi 8 let nic nedala. EMDR mi umožnila říct to, co jsem nikdy nebyla schopná vyslovit.“
Problém? V Česku je jen 120 certifikovaných EMDR terapeutů. A většina z nich pracuje v Praze. V ostatních městech je čekací doba až 6,2 měsíce. A každé sezení stojí průměrně 1200 Kč - a veřejné pojištění to pokrývá jen v 18 % případů.
Co se děje před terapií? Stabilizace je první krok
Největší chyba? Snažit se zpracovávat trauma, když je tělo podvýživou. Podvýživa ničí schopnost mozků zpracovávat emoce. Když máte nízkou hladinu glukózy, vaše přední mozková kůra - ta, která řídí rozhodování a sebekontrolu - se zhroutí.
MUDr. Jan Průda z Adiktologického ústavu Praha (2023) říká: „Nemůžete zpracovávat traumata, když tělo bojuje o přežití.“
První fáze léčby proto není „proč jsem takhle zraněná?“, ale „jak se dostat na bezpečnou hmotnost? Jak se naučit jíst bez zápasu?“
Bez stabilizace výživy není žádná psychoterapie účinná. Výživový terapeut, lékař a psycholog musí pracovat jako tým. Ale podle MUDr. Lenky Vávrové z Psychiatrie FN Motol (2022) je v 37 % případů tato koordinace narušená. A to je důvod, proč se tak často symptom vrátí.
Co je vlastně „trauma-informovaná terapie“?
Není to jen „přidat EMDR do KBT“. Je to úplně jiný přístup. Trauma-informovaná terapie znamená:
- Neptát se: „Proč jsi to udělal?“ Ale: „Co ti to umožnilo přežít?“
- Nevyžadovat, aby se pacient „zahodil“ své chování. Ale pomoci mu najít bezpečnější způsoby, jak se chránit.
- Neříkat: „Zkus to zvládnout.“ Ale: „Tady jsi v bezpečí. Můžeš zpomalit.“
- Chápat, že nekontrolované přejídání není „hloupé chování“ - je to pokus o uklidnění nervového systému po dlouhém stresu.
Prof. Jiří Raboch z 1. lékařské fakulty UK to řekl jednoduše: „Jídelní porucha je často adaptivním mechanismem k přežití trauma, nikoli primárním problémem.“
Toto je rozdíl mezi tím, kdo se snaží „napravit“ pacienta, a tím, kdo ho pomáhá znovu najít.

Co dělá rodina?
Rodina není vždy nepřítel. Často je nevědomě její součástí. Když rodiče komentují vzhled, když neustále mluví o dietách, když se jídlo stává zbraní v konfliktu - vytvářejí prostředí, kde porucha příjmu potravy má ideální půdu.
Rodinná terapie není o tom, aby se „obviňovali“. Je o tom, aby se naučili, jak podporovat bez hodnocení. Jak říct: „Jsem tady.“, místo: „Proč to děláš?“
Podle LF UK (2023) je hlavním cílem rodinné terapie: „Obnovit normální výživu a navodit aktivní spolupráci.“
Co dělat, když rodina odmítá? Někdy je potřeba začít bez nich. Ale pokud je možné - vložit je do procesu je klíčové.
Co se děje v Česku dnes?
Od roku 2022 probíhá v ČR pilotní projekt „Integrace EMDR do standardní péče o PPP“ na pěti klinikách pod vedením Prof. Rabocha. Předběžné výsledky z roku 2023 ukazují 32 % snížení symptomů PPP u pacientů s traumatem ve srovnání s kontrolní skupinou.
V říjnu 2023 Ministerstvo zdravotnictví poprvé zahrnulo trauma-informovaný přístup do klinických doporučení pro léčbu PPP. To je velký krok.
Nový certifikační program pro terapeuty má zvýšit počet specializovaných odborníků o 25 % do roku 2025. Ale stále je problém s financováním. Pouze 18 % služeb je hrazeno z pojištění. Zbytek musí platit pacienti z vlastní kapsy. To znamená, že jen ti, kteří mají peníze, dostanou skutečnou pomoc.
Trh s léčbou poruch příjmu potravy v Česku roste o 5,3 % ročně. V roce 2022 dosáhl tržeb 187 milionů Kč. Ale většina peněz jde na léčbu příznaků - ne na kořen.
Co můžete udělat?
1. Nepředpokládejte, že „jen potřebuje pomoci“. Porucha příjmu potravy není výsledek slabosti. Je to výsledek zranění.
2. Hledejte trauma-informované terapeuty. Ne každý psycholog umí pracovat s traumatem. Ptát se: „Máte zkušenosti s EMDR?“ „Znáte vztah mezi PTSD a PPP?“
3. Pomáhejte s výživou, ne s vzhledem. Řekněte: „Chceš spolu něco sníst?“ Ne: „Máš trochu hubnout.“
4. Podpořte změny v systému. Když víte, že někdo čeká 6 měsíců na terapeuta - mluvte o tom. Většina lidí neví, že trauma-informovaná péče je dostupná - ale jen pro některé.
Porucha příjmu potravy není o jídle. Je o tom, jak se člověk učí přežívat, když se mu nikdy neřeklo, že je hodný. A léčba není o tom, jak se „napravit“. Je o tom, jak se znovu naučit být člověkem - bez strachu, bez viny, bez potřeby se zničit, aby se cítila kontrola.